Олександр Корнійчук
Latest posts by Олександр Корнійчук (see all)
В ідеалі сімейні лікарі як новий інститут первинної медико-санітарної допомоги повинні будуть надавати якісні та доступні послуги для пацієнтів, що сприятиме впровадженню реформ в системі охорони здоров’я України. Але як ситуація складається на практиці?
Завершення розгортання інституту сімейних лікарів в Україні законодавчо віднесено на 2020 р. Їх відбір і наступна підготовка за критеріями передових країн, отримання ліцензії для лікарської практики від Асоціації сімейних лікарів має розглядатись як інноваційний для системи охорони здоров’я країни процес.
Незважаючи на очевидну соціально-економічну ефективність розвитку первинної медико-санітарної допомоги (ПМСД) на засадах сімейного лікаря за критеріями зменшення смертності, захворюваності, витрат коштів домогосподарств та державного і місцевого бюджетів, розвиток зазначеної інституції в Україні все ще знаходиться в зародковому стані. Починаючи з 1998 р., її впровадження в регіонах залишається проблематичним.
У зв’язку з цим, актуальним є дослідження факторів попиту і пропозиції на надання первинної медико-санітарної допомоги на засадах сімейної медицини і обґрунтування інноваційних підходів до їх оптимізації. Інновації в цьому сенсі це нові принципи та правила функціонування центрів ПМСД, як комунальних неприбуткових підприємств на засадах сімейної медицини, та сімейних лікарів, які проводять господарську діяльність з медичної практики як фізичні особи.
Інноваційність започатковується впровадженням нової для української системи охорони здоров’я кінця ХХ і початку ХХІ століття інституції, якою мають стати висококваліфіковані сімейні лікарі. У передових країнах вона є ключовою ланкою по потенційному задоволенню на 9/10 попиту громадян в отриманні медичної допомоги.
Повноцінне впровадження інституту сімейного лікаря в Україні дозволить забезпечити пріоритетність профілактичної допомоги. Це з високою вірогідністю призведе до зменшення смертності і захворюваності громадян – за нашими оцінками, відповідно, на 18 і 40%. Достатньо реальним є зменшення витрат домогосподарств і розпорядників фінансових ресурсів на послуги медицини. Ми виходимо з того, що фактором пропозиції є управлінський і науковий потенціал, який базується на технологічних нововведеннях («управлінський поштовх»). Фактором попиту є мікро- і макро- умови реалізації управлінського і наукового потенціалу («формування попиту»).
В системі охорони здоров’я України нерідко управлінський персонал і профспілки замість підтримки науково-обгрунтованого розвитку системи охорони здоров’я озвучують вимоги збільшення фінансування застарілих штатних розписів лікарсько-профілактичних закладів. Це проходить на фоні обмеженого доступу пацієнтів і лікарів до інформації про реальний замисел, стан і результати реформування системи охорони здоров’я.
При цьому для абсолютної більшості громадян і лікарів практично невідомий позитивний досвід дванадцятирічного впровадження інституту сімейних лікарів у м. Горішні Плавні (кол. Комсомольськ) Полтавської області, у м. Вознесенськ Миколаївської області, а також у Житомирській, Львівській і Харківській областях.
Що стосується зазначених міст і областей, то першопричиною переходу на інноваційний розвиток ПМСД на засадах сімейного лікаря був фактор пропозиції знизу. Так, у 1998 р. відповідні рішення були прийняті на рівні міськради м. Горішні Плавні Полтавської області. Вони були підтримані Президентом України, Кабінетом міністрів України та Міністерством охорони здоров’я України. Це створило передумови для того, що там змогли запрацювати сімейні лікарі.
Із прийняттям і реалізацією законів України «Про внесення змін до основ законодавства про охорону здоров’я для поліпшення медичного обслуговування» та «Про порядок реформування системи охорони здоров’я у Вінницькій, Дніпропетровській, Донецькій області та м. Києві» започатковано фактор «управлінського поштовху». Баланс обох факторів – пропозиції та попиту на розвиток системи охорони здоров’я України може бути досягнутий у випадку вдалого управлінського, наукового та інфраструктурного забезпечення пріоритетності розвитку ПМСД на засадах сімейного лікаря. Посередником між пацієнтом і надавачем медичних послуг має стати Фонд загальнообов’язкового медичного страхування.
Ініціювання у 1998 р. розбудови ПМСД на засадах сімейного лікаря в Україні мало сформовані як на глобальному, так і на регіональному рівнях передумови. Тридцять п’ять років тому на міжнародній конференції ВООЗ в Алма-Аті була визначена пріоритетність розвитку ПМСД на засадах сімейного лікаря. На фоні зростаючих витрат бюджетів на систему охорони здоров’я уміле впровадження її положень в європейських країнах дало підстави керівництву МОЗ України прийняти низку рішень які сприяли розвитку сімейної медицини.
Передумовами прийняття законів України були напрацювання закордонних і українських вчених у зазначеній сфері, а також низка постанов Кабінету міністрів та наказів МОЗ України.
Попит і пропозиція на послуги сімейної медицини в Україні
За експертними оцінками абсолютна більшість лікарів в Україні не сприймає пріоритетності розвитку ПМСД на засадах сімейного лікаря. Суспільне замовлення на отримання якісної і доступної ПМСД для кожної сім’ї протягом останніх десятиріч було фактично законсервоване. Це пояснюється низькою медичною культурою населення та неналежною його мотивацією до підтримання здорового способу життя, відсутністю якісної інформації про нові підходи розвитку ПМСД на задах сімейного лікаря.
За оцінками фахівців потенційна частка попиту на послуги ПМСД в системі охорони здоров’я від загального складає до 90%. В дійсності на первинному рівні починають і закінчують лікування лише до 35% пацієнтів в містах і до 50% пацієнтів у сільській місцевості. Незадоволена частина попиту – в сільській місцевості це 40% (90% – 50%), а в містах – 55% (90% – 35%), заміщається спеціалізованою медичною допомогою. Як наслідок до 25% громадян, через фінансову неспроможність протягом року не звертаються за отриманням медичної допомоги.
Причина заповнення спеціалізованою допомогою цієї ніші пояснюється відсутністю ефективної управлінської, кадрової та інфраструктурної пропозиції на розвиток ПМСД насамперед з боку представницької та виконавчої влади. Відсутня також науково обґрунтована інформаційна діяльність місцевої влади, громадських і неурядових організацій по формуванню здорового способу життя, необхідності профілактичних обстежень, забезпеченню непереривною, послідовною і своєчасною первинною медико-санітарною допомогою на засадах сімейного лікаря. В цьому контексті важливо що кабінети сімейних лікарів передбачається розміщувати в місцях безпосереднього проживання громадян.
Обрахунок вартості надання послуг на конкретній дільниці з урахуванням статево-вікових особливостей населення та особливостей його захворювання має стати складовою становлення інституту сімейного лікаря. Першим кроком центральної влади має бути сприяння у наданні реальної автономії закладам охорони здоров’я, законодавчому забов’язанні їх щоденної інформаційної звітності через мережу Інтернет про структуру використаних фінансових ресурсів. Це дозволить створити передумови для запровадження загальнообов’язкового медичного страхування і формування ринкового попиту на послуги ПМСД. Все зазначене стимулюватиме сімейних лікарів до підвищення професіоналізму по задоволенню медичних потреб пацієнтів.
Причиною структурної кризи в системі охорони здоров’я Укпаїни є невідповідність інфраструктури та потенціалу ПМСД потенційному попиту громадян. Її поглиблює інфраструктурне та кадрове перевантаження спеціалізованої допомоги.
Обраний протягом останніх років шлях суттєвого збільшення фінансування системи охорони здоров’я в т.ч. спеціалізованої в умовах тінізації платежів громадян не став соціальним за змістом. У графічному виразі (рис.1) розвиток ПМСД на засадах сімейного лікаря в стані рівноваги забезпечується по лінії ОД. Це означає, що управлінські та наукові пропозиції ефективно впроваджуються і попит громадян задовольняється. Точки В і Д вказують напрям інноваційного розвитку від нижчого до вищого рівнів. Можливий рух інноваційного простору до точки И буде фіксувати переважання управлінсько–кадрової пропозиції, а до точки К на переважання попиту громадян.
Рис.1. Сімейні лікарі: оптимальне та реальне співвідношення попиту і пропозиції в Україні (% від загальної кількості лікарів).
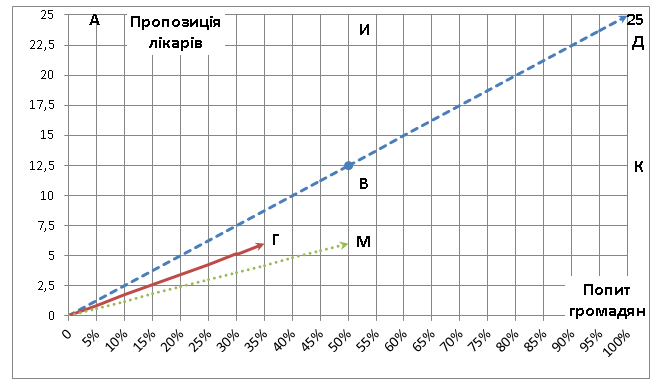

Простір точок И і К на своєму стику формує протиріччя між потребами громадян і управлінсько-науковими можливостями. Своєчасне вирішення зазначених протиріч дозволяє оптимально збалансовувати інноваційний простір.
Бісектриси ОГ і ОМ демонструють, що сучасний стан розвитку ПМСД на засадах сімейного лікаря відповідно у містах та сільській місцевості характеризується відхиленням від оптимального напряму ОД. Це пов’язано із суттєвою невідповідністю кількості підготовлених сімейних лікарів, які б у повному обсязі були спроможні виконувати функціональні обов’язки. За експертними оцінками сімейні лікарі складають 6% від загальної кількості і обслуговують 35% громадян в містах та 50% – в селах, що і зафіксовано на рис.1.
Співвідношення попиту і пропозиції закладів ПМСД на медичні послуги показано на рис. 2. Кількість закладів ПМСД складає чверть від потреби. Частка населення, яке обслуговується ними складає 40% – бісектриса ОГ.
За експертними оцінками 27% населення обслуговується лікарями, які знаходяться на посадах сімейних лікарів, але фактично виконують функції дільничних терапевтів і педіатрів. Як наслідок бісектриса ОГ (див. рис. 2) відхилена вниз від оптимальної інноваційної бісектриси ОД.
Рис. 2. Оптимальне та реальне співвідношення попиту і пропозиції закладів ПМСД в Україні
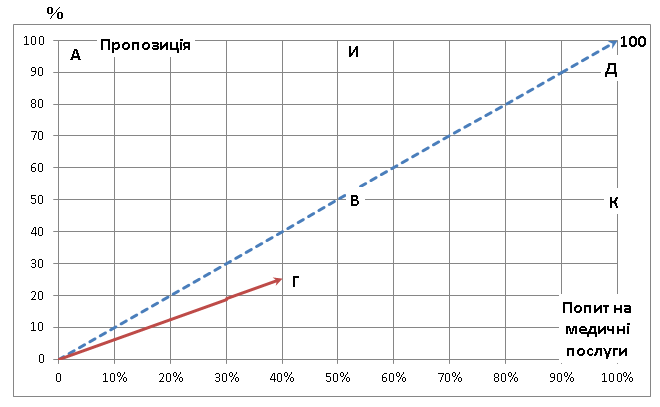

Таким чином, стан системи охорони здоров’я вказує на суттєві перекоси у інноваційному розвитку в ПМСД на засадах сімейного лікаря. Це пояснюється відставанням управлінських заходів та освітньо–наукових нововведень по задоволенню попиту на підбір, підготовку сучасних сімейних лікарів та створенні умов праці для них.
Неврівноваженість управлінських і наукових пропозицій по підбору і підготовці сімейних лікарів з реальним попитом громадян на якісну і доступну медичну допомогу, викликана невідповідністю прийнятих законів, постанов уряду та наказів МОЗ України вимогам структурних перетворень в системі охорони здоров’я України на користь пріоритетності ПМСД на засадах сімейної медицини.
Несприятливе середовище функціонування ПМСД пов’язане з управлінським, науковим, фінансовим та інфраструктурним домінуванням спеціалізованої медичної допомоги. Це є основним блокуючим фактором пріоритетного розвитку ПМСД на рівні закладів охорони здоров’я, підрозділів охорони здоров’я міської, районної, обласної влади та Міністерства охорони здоров’я по впровадженню нових управлінських і наукових підходів.
Для приведення ПМСД на засадах сімейного лікаря до стану інноваційної рівноваги необхідно вдвічі збільшити кількість сучасних сімейних лікарів.
Інноваційне гальмування розвитку системи охорони здоров’я України пов’язано також з фактичною відсутністю фінансового і організаційного розподілу ПМСД і спеціалізованої медичної допомоги.
Для системи охорони здоров’я України характерні також неефективні відносини власності. Немає динамічного розвитку нових форм функціонування медичних закладів, як комунальних неприбуткових підприємств. Принципи загального (єдиного) бюджету практично не впроваджується. Тарифи для надання медичної допомоги у комунальних та державних закладах не встановлені. Невизначений об’єм оплати за надання медичних послуг, який гарантується бюджетом. Відсутні впроваджені електронні картки хворих. Немає системи якісного підбору і підготовки сімейних лікарів та медсестер. Таким чином, інноваційний процес інституційно не забезпечений.
Механізми пріоритетного розвитку первинної медико-санітарної допомоги на засадах сімейного лікаря, у тому числі лікарів загальної практики – сімейних лікарів, які проводять господарську діяльність з медичної практики як фізичні особи, певним чином науково обґрунтовані в працях Лехан В.М., Слабких Г.О., Надутого К.О., Шевченко М.В. та ін. Але вони не в повній мірі використані при підготовці і прийнятті законів України у сфері охорони здоров’я. Це стосується приведення оплати сімейним лікарям і медсестрам до реального об’єму медичної допомоги, яку вони надають насамперед в режимі денного стаціонару та стаціонару вдома.
Система охорони здоров’я та її ПМСД перебувають у стані структурної та економічної кризи. У пілотних регіонах в системі ПМСД монополізм поліклінік переведено у монополізм центрів ПМСД та Консультативно-діагностичних центрів (КДЦ). Альтернатива центру ПМСД в особі приватних сімейних лікарів фактично відсутня. З 2013 р. в Україні фактично заблоковано функціонування зазначеної категорії сімейних лікарів у зв’язку з законодавчими протиріччями щодо особливостей тендерних закупівель. Інститут приватних сімейних лікарів з моменту початку його діяльності у м. Горішні Плавні Полтавської області та інших регіонах України по даний час знаходяться у нерозвиненому стані, Фактично припинивши своє існування у м. Горішні Плавні Полтавської області, колишні приватні сімейні лікарі зараховані до штатів центрів ПМСД.
Це повністю нівелює впровадження соціально-справедливих відносин в ПМСД та створення конкурентного середовища, яке б стимулювало надання медичної допомоги сімейними лікарями та їх прагнення боротись за пацієнта. Як наслідок, відсутній ринковий чинник стримування необґрунтованого зростання цін.
Діюча протягом останніх 12 років «модель нововведень» зводилась до адміністративного тиску на створення тих чи інших структур в Україні. З 2010 р. це стосується створення центрів ПМСД і консультативно-діагностичних центрів. Фактично відсутній належний зв’язок між науковими дослідженнями в ПМСД та їх впровадженнями.
У таких умовах проблематичною є ефективна діяльність сімейних лікарів та зростання належного попиту пацієнтів на їх послуги. Відсутність належного «визрівання» попиту пацієнтів на ефективну і якісну допомогу сімейного лікаря є вирішальним блокуючим чинником розвитку цієї інституції.
Реформи в системі охорони здоров’я України мали певні управлінські і наукові передумови. Але відсутні сприятливі соціально – економічні умови. Відсутній ринок надавачів послуг ПМСД, а також системи інформатизації надання медичної допомоги і загальнообов’язкового та добровільного медичного страхування. В охороні здоров’я діє адміністративно-командний стиль управління з невідповідною до потреб пацієнтів інфраструктурою. Відсутній «дух підприємництва» для впровадження нововведень насамперед у ПМСД. Діючі управлінські підходи фактично вичерпали свій можливості. Необхідне перенесення центру відповідальності за реформування ПМСД з МОЗ України на місцеві органи влади шляхом їх реформування.
Слід враховувати, що із двох факторів інноваційного розвитку – фактор попиту на 70% визначає нововведення, а фактор пропозиції – на 30% Хоча останні події на світових ринках послуг і товарів вказують, що якісна пропозиція швидко завойовує ринок, стимулюючи попит.
Ознакою завершення початкового етапу реформ системи охорони здоров’я буде формування рівноправного ринку медичної допомоги. В ПМСД це стосується, як відповідних центрів, так і лікарів загальної практики – сімейних лікарів, що проводять господарську діяльність з медичної практики як фізичні особи, а також фінансових посередників – фондів загальнообов’язкового та добровільного медичного страхування.
Висновки
В Україні зберігається висока вірогідність дискредитації впровадження інституту сімейного лікаря. Це пояснюється суттєвим відставанням в темпах якісної підготовки сімейних лікарів по обслуговуванню пацієнтів. Так, менше 1% із них реально виконують обов’язки сімейного лікаря. Решта, як і раніше, працюють дільничними терапевтами і педіатрами, перебуваючи на посадах сімейних лікарів. З іншого боку лікарі – спеціалісти поліклінік чинять суттєвий супротив будь-якому розвитку системи охорони здоров’я, а також дезінформують пацієнтів щодо сутності та мети реформ. Частково це пов’язано з тим, що після повноцінного розгортання діяльності сімейних лікарів кількість лікарів-вузьких спеціалістів має суттєво скоротитись.
Система охорони здоров’я знаходиться в стані деградації та кризи. Це пов’язано з відсутністю децентралізації влади щодо системи охорони здоров’я і формування дієвого самоврядування на рівні якого має забезпечуватись 90% потреб населення в медичній допомозі.
Система охорони здоров’я, в т.ч. ПМСД, працює у витратному бюджетному механізмі не маючи соціально – економічних стимулів розвитку. Максимум повноважень влади для вирішення соціально-економічних проблем громадян в п.ч. у сфері охорони здоров’я має бути там де безпосередньо проживають громадяни – у селах, селищах, містах.
Без розширення попиту з боку пацієнтів на якісну і доступну медичну допомогу сімейних лікарів, впровадження реформ в системі охорони здоров’я України не має європейських перспектив. Для задоволення потреб пацієнтів в доступній і якісній медичній допомозі пропозиція сучасних сімейних лікарів та приміщень ПМСД має бути збільшена принаймні вдвічі.
Читайте також:
Послуги у сфері охорони здоров’я: стан і перспективи їх надання
Зворотна сторона сфери охорони здоров’я України
Стратегія побудови сучасної української системи охорони здоров’я